Страница: 2/7
По степеням ожирения выделяют:
1 степень — избыточный вес превышает нормальную массу тела на 10—29 %.
II степень — избыточный вес превышает нормальную массу тела на 30—49 °о.
III степень — избыточный вес превышает нормальную массу тела на 50—99 %.
IV степень— вес тела избыточен более чем на 100%.
По характеру течения заболевание классифицируют как стабильное или прогрессирующее.
Наиболее адекватным значением, характеризующим ожирение, является
индекс массы тела, вычисляемый по формуле: масса тела в кг/рост в м2.
За норму принимается индекс массы, соответствующий 20—24,9.
Для определения нормальной массы тела используют таблицы для определения идеальной массы тела с учетом роста, пола, возраста и типа конституции. Кроме того, для определения нормальной массы тела может быть применен ряд индексов:
Индекс Брока используется при росте 155—170 см. Нормальная масса тела при этом равняется (рост [см] - 100 ) – 10 (15%).
Индекс Брейтмана. Нормальная масса тела рассчитывается по формуле — рост [см] · 0,7 — 50 г.
Индекс Борнгардта. Идеальная масса тела высчитывается по формуле — рост [см] · окружность грудной клетки [см] / 240.
Индекс Давенпорта. Вес человека [г], делится на рост [см], возведенный в квадрат. Превышение показателя выше 3,0 свидетельствует о наличии ожирения.
Индекс Одера. Нормальная масса тела равна расстоянию от темени до симфиза [см] · 2 - 100.
Индекс Ноордена. Нормальный вес равен рост [см] · 420/1000.
Индекс Татоня. Нормальная масса тела =![]() .
.
В клинической практике наиболее часто используется для оценки массы тела индекс Брока.
Кроме росто-весовых показателей может быть использован метод определения кожной складки, предложенный Коровиным. По этой методике определяется толщина кожной складки в подложечной области (в норме —1,1— 1,5 см). Увеличение толщины складки до 2 см свидетельствует о наличии ожирения.
Этиология и патогенез.
Согласно рассмотренной выше классификации, существует 4 различные этиопатогенетические формы ожирения:
I форма — это экзогенно-конституциональное, или алиментарное, ожирение.
Этиологические факторы, вызывающие развитие этой формы ожирения, подразделяют на экзогенные и эндогенные.
К экзогенным факторам относят: доступность еды и переедание с раннего детства; рефлексы, связанные со временем и количеством еды; усвоенные типы питания (национальные традиции); гиподинамия.
Эндогенные факторы, способствующие развитию ожирения, следующие: предрасполагающая к ожирению наследственность; конституция жировой ткани; активность жирового обмена; состояние гипоталамических центров сытости и аппетита; дисгормональные состояния. Именно дисгормональные состояния (беременность, роды, лактация, климакс) часто являются предрасполагающими к развитию ожирения.
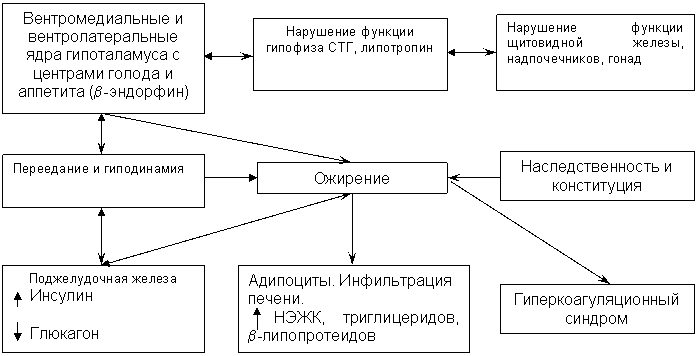
Избыточное потребление пищи сопровождается частым повышением глюкозы крови и способствует развитию гиперинсулинизма. В свою очередь, гиперинсулинизм стимулирует аппетит, замыкая порочный круг, и одновременно способствует активации липосинтеза. Кроме того, известно, что формирование чувства голода и насыщения зависит от активности гипоталамических центров, расположенных в вентролатеральном (центр сытости) и вентромедиальном (центр голода) ядрах гипоталамуса. Активность «центра голода» модулируется допасинергической системой, а «центра сытости» — адренергической системой. Доказано влияние эндорфинов и серотонинергической иннервации на регуляцию и формирование массы тела. Кроме того, известно, что в регуляции аппетита принимают участие пептиды желудочно-кишечного тракта (холецистокинин, субстанцйя Р, опиоиды, сомато-статин, глюкагон), являющиеся периферическми медиаторами насыщения, а также нейропептиды и моноамины центральной нервной системы. Последние влияют на количество потребляемой пищи, продолжительность еды, определяют пищевые наклонности. Одни (опиоидные пептиды: рилизинг-фактор гормона роста, норадреналин, g-аминомасляная кислота) увеличивают, другие (холецистокинин, кортикотропин-рилизинг фактор, допамин, серотонин) снижают потребление пищи.
II форма — эндокринные формы ожирения
Эндокринное ожирение является симптомом первичной патологии эндокринных желез (гиперкортицизм, гипотиреоз, гипогонадизм, инсулинома). И хотя при всех этих формах имеются различной степени выраженности гипоталамические нарушения (первичные или вторичные), сопровождающиеся избыточным липогенезом, они имеют отдельные этиологические формы с нарушениями в определенных звеньях нейроэндокринной системы.
Гипоталамо-гипофизарно-тиреоидная система.
Некоторые авторы отмечают изменение чувствительности периферических тканей (наличие резистентности) к тиреоидным гормонам вследствие уменьшения рецепторных мест. Сообщается также о нарушении в некоторых случаях связывания Т4 тироксинсвязывающим глобулином, усилении распада Т4, приводящих к снижению содержания тироксина и соответственно трийодтиронина в тканях, развитию относительной тиреоидной недостаточности и появлению клинических признаков гипотиреоза у таких больных.
Отмечается снижение продукции гипофизарного тиротропина и его реакции на стимуляцию тиролиберином. Снижение продукции тиротропина, вероятно, обусловлено гиперсекрецией соматостатина, обладающего тропностью к клеткам, продуцирующим тиреотропин, и уменьшением количества свободных рецепторов к тиролиберину. Отмечается инверсия суточного ритма секреции гормонов. В результате снижения секреции тиреотропина возможно развитие вторичного, чаще субклинического, гипотиреоза, сопровождающегося снижением уровней трийодтиронина и тироксина. В свою очередь, снижение функции щитовидной железы способствует прогрессированию ожирения из-за уменьшения основного обмена и активации липогенеза. При исследовании и трактовке результатов уровней тироксина и трийодтиронина следует иметь в виду, что при голодании или резком ограничении калорийности рациона (особенно за счет ограничения углеводов) уровень гормонов может достоверно снижаться. Эти колебания в уровнях гормонов являются чаще всего следствием нарушений периферической их конверсии и носят компенсаторный характер.
Гипоталамо-гипофизарно-надпочечниковая система.
Известно, что изменения гипоталамо-гипофизарно-надпочечниковой (ГГН) системы являются одной из причин развития гиперинсулинемии, нарушения толерантности глюкозы, дислипидемии и артериальной гипертензии. Модель поведения человека, которая включает употребление алкоголя, курение, стрессовые ситуации и чрезмерную физическую нагрузку, может сенсибилизировать ГГН систему и влиять на распределение жира в организме.
Так, при абдоминальном распределении жировой ткани отмечается высокий риск сердечно-сосудистых заболеваний. Для измерения этого распределения использовали индекс ОТ/ОБ.
Соотношение окружности талии к окружности бедер (ОТ/ОБ) — простой метод, наиболее часто используемый при определении количественного распределения жировой ткани. Высокое значение индекса ОТ/ОБ означает преимущественное расположение жировой ткани в абдоминальной области. Термины "ожирение верхнего типа" и "абдоминальное ожирение" часто используются как синонимы при диагностике больных с повышенным ОТ/ОБ. Мужчины и женщины входят в группу риска если индекс ОТ/ОБ больше или равен 0,90 и 0,80 соответственно.
Существует связь между региональным распределением жировой ткани и нарушениями в глюкозо-инсулиновом метаболизме. Отмечены высокая частота развития сахарного диабета и нарушения толерантности глюкозы у женщин с "верхним типом ожирения" в сравнении с "нижним типом ожирения". Таким образом характер распределения жира гораздо важнее, чем сам факт ожирения. Адипоциты различны в зависимости от места их нахождения. Адипоциты висцеральной жировой ткани метаболически более активны и легко высвобождают свободные жирные кислоты (СЖК) в ответ на любую липолитическую стимуляцию. СЖК из висцеральных адипоцитов попадают непосредственно в портальную систему кровообращения. Высокая концентрация СЖК ингибирует связывание и захват инсулина гепатоцитами, снижает утилизацию глюкозы в цикле глюкоза – жирная кислота, что приводит к снижению толерантности к глюкозе и системной гиперинсулинемии.
Кроме того при висцеральном ожирении активность плазменной постгепариновой липопротеиновой липазы снижается, в то время как активность гепатической триглицеридной липазы повышается, что способствует уменьшению продукции предшественников ЛВП, высокому уровню триглицеридов и ЛНП в плазме.
Доказано, что абдоминальное ожирение способствует развитию АГ. Возможные связи между гиперинсулинемией и артериальной гипертензией:
Увеличение почечной канальцевой реабсорбции натрия
Увеличение активности симпатической нервной системы
Пролиферация гладкомышечных клеток сосудов и фибробластов – атеросклероз.
При нарушениях в эндокринной регуляции ГГН системы наблюдается достоверное повышение секреции кортикотропина и нарушение его суточного ритма (нет снижения в дневное и вечернее время) параллельно увеличению степени ожирения. При этом отмечается нарушение механизма обратной связи, которое выявляется при проведении дексаметазоновой пробы в различное время суток. У большого числа больных (особенно с ожирением III—IV степени) увеличена скорость продукции кортизола, ускорен его метаболизм, повышена экскреция 17-оксикортикостероидов с мочой. Уровень же кортизола в плазме остается в норме. Повышение скорости метаболического клиренса кортизола приводит к уменьшению его содержания в плазме и через механизм обратной связи стимулирует секрецию актг. В свою очередь повышение скорости секреции АКТГ ведет к увеличению продукции кортизола, и таким образом его уровень в плазме поддерживается в нормальных пределах. Повышение секреции кортикотропина обусловливает также ускорение продукции андрогенов надпочечниками. При развитии выраженного ожирения (III—IV ст.) часто отмечается гиперинсулинизм, вызывающий частые бессимптомные гипогликемические реакции, которые способствуют активации продукции гликокортикоидов (в числе других контринсулярных гормонов). Избыточная секреция кортикотропина стимулирует продукцию андрогенов надпочечниками, что сопровождается симптомами маскулинизации у женщин (гирсутизм, дис- или аменорея и т. д.), и минералокортикоидов (альдостерона, который усугубляет артериальную гипертензию, часто сопутствующую ожирению).
Гипоталамо-гипофизарно-половая система.
Ведущий механизм гипоталамо-гипофизарно-гонадальных нарушений — нарушение гипоталамического контроля за продукцией фолли- и лютропина, что было доказано при использовании различных фармакодиагностических проб (в частности, с люлиберином, сульпиридом, рифатиронином). Базальные же уровни гонадотропинов достоверно не отличаются от нормальных значений. Наблюдаемые у подавляющего большинства рассматриваемых больных нарушения половой функции (у женщин в виде нарушений фертильности, у мужчин — нарушений потенции) являются результатом нарушения секреции, инактивации и связывания с белками плазмы половых гормонов. В жировой ткани активируется ароматизация андрогенов с их превращением в эстрогены (эстрадиол и эстрон). У мужчин с ожирением III—IV степени отмечается снижение уровня тестостерона, вначале без нарушения вторичных половых признаков. Однако наблюдающаяся активация периферической конверсии тестостерона в эстрадиол и андростендиола в эстрон способствует нарастанию гиперэстрогенемии и последующему развитию гинекомастии (чаще ложной). Центральные нарушения секреции гонадотропинов приводят к постепенному появлению гипогонадотропного гипогонадизма. Гиперэстрогенемия может являться предрасполагающим фактором для развития карцином эндометрия. У девочек-подростков ожирение оказывает влияние на сроки появления менархе. Менархе наступает у девочки после достижения ею «критической» массы тела, составляющей 48 кг. Так, полные девочки скорее набирают «критическую» массу, и менархе у них наступает раньше, хотя менструации долго носят нерегулярный характер.
У некоторых женщин с ожирением отмечается неадекватная продукция прогестерона в лютеиновую фазу менструального цикла, что тоже может быть причиной нарушения их фертильности. По законам обратной связи периферическое нарушение в секреции половых гормонов приводит к вторичным нарушениям гипоталамо-гипофизарной секреции.
Кроме того, у женщин с ожирением возможно развитие вторичного склерокистоза яичников с развитием андрогенизации. Андрогенизация является следствием ускорения превращения андростендиола в тестостерон и эстрон. Эстрон вызывает сенсибилизацию гипофиза к люлиберину и последующую монотонную гиперсекрецию лютропина (без овуляторного пика). Избыток лютропина стимулирует гиперплазию стромы яичника и увеличивает синтез андрогенов. Кроме того, на фоне ановуляторных циклов гранулезные клетки не вызревают и являются источником продукции андрогенов.
Поджелудочная железа.
В генезе гиперинсулинемии при ожирении имеют значение нарушения гипоталамической регуляции, реализуемые через симпатическую и парасимпатическую нервную систему, опиоидные пептиды, желудочно-кишечные гормоны, в частности желудочный тормозящий полипептид, особенности питания.
В основе инсулинорезистентности лежит снижение чувствительности к инсулину на всех изучаемых метаболических путях, начиная со связывания его рецепторами. Предполагают, что при ожирении уменьшается число рецепторов к инсулину на поверхности эффекторных клеток, приводящее к снижению связывания и тем самым уменьшению специфического эффекта этого гормона.
Гиперсекреция инсулина, как уже указывалось, является характерным признаком ожирения. Гиперинсулинизм стимулирует аппетит и одновременно процессы липогенеза. Указанные факторы, в свою очередь, являются факторами риска развития сахарного диабета II типа. Несмотря на гиперинсулинизм, уровень глюкозы крови не бывает снижен, что может быть объяснено резистентностью рецепторов к инсулину или уменьшением количества рецепторов инсулина на поверхности адипоцитов. Одновременно с продукцией избыточного количества инсулина отмечается избыточное образование С-пептида и проинсулина.
Секреция глюкагона снижается, даже субклинические гипогликемические реакции не сопровождаются избыточной продукцией глюкагона.
Гастроинтестинальные пептиды, в их числе панкреатический полипептид, являются, как известно, ингибиторами аппетита, оказывающими свое влияние посредством воздействия на глюкозозависимую секрецию инсулина. Аналогичным действием обладают желудочный ингибиторный полипептид, гастрин, секретин, холецистокинин, вазоактивный интестинальный пептид.
Кроме того, при ожирении наблюдается угнетение синтеза и секреции соматотропина вследствие активации образования соматостатина.
III форма церебрального ожирения может быть вызвана травмами черепа, нейроинфекциями, опухолями мозга или длительным повышением внутричерепного давления.
IV форма лекарственного ожирения формируется при длительном приеме препаратов, повышающих аппетит или активирующих липосинтез.
Патогенез ожирения зависит от классификационной формы заболевания. Однако, независимо от формы ожирения, оно является результатом переедания (т. е. потребления пищи, превышающего необходимые энергетические траты у конкретного индивидуума).
Патогенез ожирения представлен на схеме 1. и 2.
|
|||||
 |
|||||
| |||||