Страница: 2/3
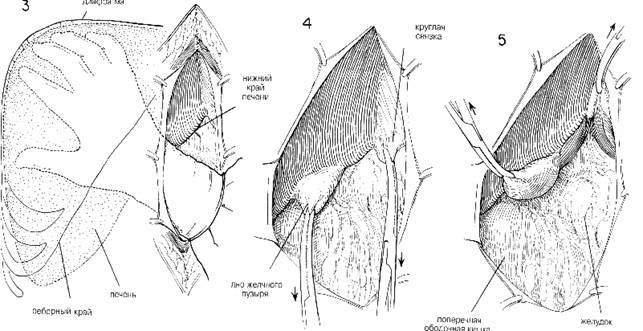
Изолировав пузырный проток, его тщательно пальпируют, чтобы убедиться, что из-за наложения зажимов в него или в общий проток не попали камни, и что ни один не остался незамеченным в культе пузырного протока. Прежде, чем наложить прямоугольный зажим, отмечают размер пузырного протока. Если пузырный проток раздут, или от пальпации создается впечатление, что в желчном пузыре есть такие мелкие камни, что они могли бы с легкостью пройти через него, рекомендуется выполнить холедохостомию. Независимо ни от чего, обычно делают холангиограмму через пузырный проток после его разделения (Глава 75, Рис. 24). Из-за того, что пузырный проток значительно труднее разделить между двумя близко наложенными прямоугольными зажимами, поблизости от первоначального прямоугольного зажима накладывают зажим половинной длины. Благодаря своему изгибу полудлинный зажим идеально подходит для направления ножниц вниз при разделении пузырного протока (Рис. 16). При возможности, если пузырный проток не закупорен серьезным воспалением, его и пузырную артерию изолируют по отдельности, чтобы можно было их отдельно лигировать. Ни в коем случае нельзя накладывать прямоугольный зажим на предполагаемую область пузырного протока, надеясь, что можно охватить одной лигатурой и пузырную артерию, и пузырный проток. Удивительно, насколько много дополнительного пузырного протока может проявиться, когда его вытягивают, выполняя тупое разделение марлей. Поле холангиограммы пузырный проток лигируют пронизывающим швом (Рис. 17). Если пузырную артерию не раздели ли до пузырного протока, то ее теперь тщательно изолируют прямоугольным зажимом, таким же как тот, который использовался при изолировании пузырного протока (Рис. 18). Пузырную артерию следует изолировать как можно дальше от области печеночного протока. В этой области никогда нельзя накладывать зажим вслепую, иначе можно зажать и разрезать печеночную артерию, расположенную в месте аномалии, и это приведет к фатальному исходу (Рис. 19). Аномалии кровоснабжения в этой области встречаются настолько часто, что нужно всегда иметь в виду такую возможность. Пузырную артерию разделяют между такими же зажимами, как те, что использовались при разделении пузырного протока (Рис. 20). Пузырную артерию нужно перевязать сразу же, как только ее разделят, во избежание возможных трудностей при удалении желчного пузыря (Рис. 21). При желании лигирование пузырного протока можно отложить до того момента, пока не будет лигирована пузырная артерия. Некоторые предпочитают лигировать пузырную артерию, а пузырный проток оставлять целым до тех пор, пока желчный пузырь не будет полностью отделен от печеночных тканей. Такой подход сводит к минимуму возможную травму проточной системы, так как полное обнажение достигается до разделения пузырного протока. Если зажим или перевязка на пузырной артерии соскочат, и возникнет сильное кровотечение, печеночную артерию можно сжать большим и указа тельным пальцами левой руки в желудочно-печеночной связке, чтобы временно приостановить кровотечение (Рис. 22). Ассистент может осу шить поле отсасыванием, и пока хирург продолжает сжимать печеночную артерию, можно надежно и точно наложить кровоостанавливающий зажим на место кровотечения. Внимательно осматривают культи пузырной артерии и пузырного протока, и перед тем, как продолжать операцию, еще раз осматривают общий проток, чтобы убедиться, что его не изогнули или иначе как-нибудь не повредили. Слишком часто травмы протоков бывают вызваны наложением зажимов вслепую в поле кровотечения, что вызывает такое страшное осложнение как стриктура. Никогда нельзя принимать как нечто само собой разумеющееся классически анатомические взаимосвязи в этой области, поскольку в этой критической зоне нормальные вариации встречаются гораздо чаще, чем в любой другой.
После того, как будут перевязаны пузырный проток и пузырная артерия, начинают удаление желчного пузыря. Разрез, первоначально сделанный на нижней поверхности желчного пузыря на расстоянии при мерно 1 см от края печени, продлевают вверх вокруг дна (Рис. 23). Можно легко выявить плоскость отечного расщепления посредством введении нескольких миллилитров физраствора между серозным и серозно-мышечным слоем, используя эту плоскость расщепления для раз деления. Важно отделить серозный слой скальпелем или ножницами вдоль боковых и медиальных краев желчного пузыря, чтобы не отрывать желчный пузырь от печеночных тканей вытягиванием. Если это про изойдет, обнажится чувствительная поверхность печени, что может при вести к невозможности перитонеализировать ложе печени. Хирург левой рукой держит зажим, наложенный на желчный пузырь, и ножницами осторожно разрезает свободную ареолярную ткань между желчным пузырем и печенью. Это позволяет отделить желчный пузырь от его ложа, не разрезая больших сосудов. Прежде, чем дно желчного пузыря будет окончательно удалено из его гнезда в печени, можно воспользоваться его вытяжением для ТОГО, чтобы край печени сохранялся в вывернутом положении, что способствует обнажению более глубоких частей поля. Чтобы закрыть открытое ложе желчного пузыря на нижней поверхности печени, накладывают узловые швы из тонкого шелка 0000 (Рис. 25). Эти швы завязывают снизу вверх по мере того, как желчный пузырь перестают натягивать, отделяя его от печени. Разрезают последнее перитонеальное присоединение меду желчным пузырем и печенью.
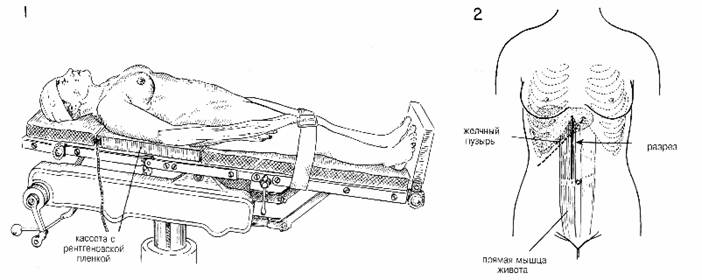
Если условия позволяют, следует сделать операционную холангиограмму, чтобы убедиться в полном очищении проточной системы (Рис. 24). Когда запланирована эта процедура, то пузырный проток не лигируют, пока не удален желчный пузырь и не сближено ложе печени. Нужно изначально оставить лишнюю длину пузырного протока, чтобы упростить эту процедуру. Маленьким москитными зажимами захватывают конец разделенного пузырного протока, пока снимают прямоугольный зажим. Поскольку клапаны Хейстера обычно мешают введению небольшой полиэтиленовой трубки в пузырный проток, этот канал нужно очистить введением небольшого металлического зонда. Шприц с физраствором, а также разбавленное контрастное средство следует соединить двусторонним адаптером в закрытую систему, чтобы воздух не попадал в протоки. Полиэтиленовая трубка размером 190 заполняется физраствором по мере того, как ее вводят на короткое расстояние в общий проток. Трубку закрепляют в пузырном протоке одним швом, завязанным на хирургический узел. Убирают все марлевые тампоны, зажимы и ретракторов, и анестезист возвращает стол в горизонтальное положение. Вводят 5 мл контрастного состава концентрации 20 – 25% и делают рентгеновский снимок. Ограниченные количества разбавленного раствора не допускают облитерации маленьких камней внутри протоков. Делают вторую инъекцию 15 – 20 мл, чтобы полностью разметить проточную систему и обеспечить проходимость фатерова соска. Трубку нужно сместить латерально, а двенадцатиперстную кишку осторожно сдвинуть вправо, чтобы получить четкую рентгенограмму без скелетной системы или трубки с контрастным средством. Если отмечены сомнительные тени, делают две рентгенограммы для сравнения. Если есть отросток, его удаляют в течение перерыва, необходимого для проявления рентгенограммы. Если не предусмотрено никаких других исследований, трубку вынимыот, а пузырный проток лигируют около общего протока.
Если была разделена круглая связка, ее вновь сближают и кроме того устраняют щель в серповидной связке. Затем вдоль линии швов кладут теплый влажный марлевый тампон, чтобы убедиться, что нет подтекания и поле совершенно сухое. В ложе печени поверх закрытия можно наложить какой-то коагулянт. В качестве дополнительного средства. помогающего отгородить эту область, можно использовать большой саль ник, прижав его к ложу желчного пузыря. Обычно делают культуру желчи желчного пузыря.
ЗАКРЫТИЕ. Стол располагают горизонтально, и перед тем, как при ступить к закрытию, убирают валики или подушки, использованные для поднятия реберного края, чтобы не было ненужного натяжения на структуры брюшной стенки. Каждый хирург может выполнять закрытие привычным ему методом. Если использовался поперечный разрез или косой разрез Кохера, разгружающие швы не нужны; но если использовался обычный правый парамедианный разрез, особенно у престарелых и тучных пациентов, или если предполагаются кардиореспираторные проблемы, целесообразно рассмотреть разгружающие швы. Некоторые избегают дренирования, когда поле сухое и нет свидетельств протечки из дополнительных протоков.
Оставляют маленький мягкий резиновый дренаж вдоль щели в печени, откуда был удален желчный пузырь. Этот дренаж проходит по отверстию Уинслоу и располагается в кармане Моррисона выше почки и латерально к позвоночному столбу. Рекомендуется выводить этот дренаж наружу через отдельную колотую рану, расположенную так, чтобы обеспечить косой тракт без изгибания вокруг края печени. Дренаж прикрепляют к коже шелковым швом и булавкой.
ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Пациента кладут в полу-Фаулерово положение и часто переворачивают с боку на бок. Баланс жидкости поддерживают внутривенным введением лактата Рингера. Можно давать антибиотики. По выбору можно делать постоянное отсасывание желудка в течение 24 – 48 часов, Когда трубка будет вынута, диету быстро увеличивают. Пациенту разрешают вставать с постели в первый после операционный день. Каждый день нужно внимательно осматривать нижние конечности, чтобы исключить наличие глубокого венозного тромбоза из-за восприимчивости таких пациентов к легочной эмболии. Если нет утечки желчи, то резиновый дренаж снимают через 24 – 28 часов, а если утечка есть, то дренаж не снимают, пока не образуется синусный тракт, на что обычно уходит 3 – 7 дней. Пациент должен постепенно прибавлять к диете те виды пищи, которые до холецистэктомии вызывали неприятные ощущения.
Реферат опубликован: 16/06/2005 (6816 прочтено)