Страница: 6/8
кесарево сечение в родах (реже акушер-
ские щипцы, вакуум-экстракция плода)
![]()
Новорожденные при узком тазе относятся к группе «высокого риска».
Необходимо: часто реанимация, интенсивное наблюдение, лечение совместно с невропатологом.
Послеродовый период: часто имеют место осложнения (эндометрит, расхождение швов на промежности и передней брюшной стенке, симфизит и др.)
У беременных с узким тазом I степени сужения роды обычно начинают вести через естественные родовые пути с функциональной оценкой таза, желательно под мониторным наблюдением с ведением партограммы, профилактикой внутриутробной гипоксии плода и кровотечения в родах, как правило, с рассечением промежности. До последнего времени во всех учебниках (руководствах) и монографиях при II степени сужения таза рекомендовалось вести роды через естественные родовые пути с функциональной оценкой таза. С учетом охраны здоровья матери и ребенка, ограничения рождением одного ребенка, целесообразно родоразрешение операцией кесарева сечения в плановом порядке. У женщин с первой и второй степенью сужения таза плановое кесарево сечение производят при сочетании с:
тазовым предлежанием плода;
крупным плодом;
переношенной беременностью;
хронической гипоксией плода и хронической плацентарной недостаточностью;
тяжелым гестозом;
экстрагенитальной патологией;
отягощенным акушерско-гинекологическим анамнезом (бесплодие, мертворождение, травма);
аномалиями развития половых органов;
неправильным положением плода.
особых случаях (недоношенный плод, подозрение на аномалию развития и др.) допускается ведение родов с функциональной оценкой таза.
Функциональную оценку таза можно проводить в следующих случаях:
1. анатомически узкий таз 1 степени сужения,
2. небольшая предполагаемая масса плода,
3. нормальное течение родов.
Основные условия для проведения функциональной оценки таза:
отсутствие плодного пузыря.
полное или почти полное открытие шейки матки.
удовлетворительное состояние плода.
головка фиксирована в малый таз.
удовлетворительная родовая деятельность.
Функциональная оценка таза не производится при неправильных неблагоприятных вставлениях: лобном, заднем виде высокого прямого стояния стреловидного шва, заднем асинклитизме, переднем виде лицевого предлежания и в случае признаков несоответствия при 8-9 см. открытия шейки матки. В этих случаях показано родоразрешение путем операции кесарево сечение.
Для предупреждения раннего излития вод роженице не разрешают вставать, рекомендуют лежать на том боку, к которому обращена спинка и затылок плода. Подобное положение способствует опусканию затылка и сохранению вод. После излития вод производят влагалищное исследование, чтобы выяснить, не произошло ли выпадение петли пуповины или ручки плода.
В родах необходимо следить за характером родовой деятельности, сердцебиением плода, особенностями вставления головки, выраженностью конфигурации, родовой опухолью, поступательными движениями, скоростью раскрытия шейки матки, наличием признака Вастена (Цангемейстера), за мочеиспусканием. При задержке мочеиспускания следует провести катетеризацию, обратив внимание на цвет мочи (нет ли примеси крови). При наличии крови в моче необходимо немедленно закончить роды. В случае отсутствия условий для родоразрешения через естественные родовые пути производят кесарево сечение; при мертвом плоде и наличии признаков инфекции показана нлодоразрушающая операция.
При мониторном контроле за состоянием плода для клинического несоответствия характерны ранние пролонгированные dip и другие проявления гипоксии, такие как поздние децелерации, потеря вариабельности от удара к удару. Роды следует проводить выжидательно и при появлении признаков клинического несоответствия или других осложнений (острая гипоксия плода, преждевременная отслойка плаценты) показано родоразрешение операцией кесарева сечения.
Родовозбуждение показано при преждевременном излитии околоплодных вод, при тенденции к перенашиванию, при сроке беременности более 38 нед. Однако, при этом следует учитывать форму и степень сужения таза, возраст женщины, акушерский анамнез, готовность женского организма к родам ("зрелость" шейки матки), течение данной беременности, величину плода, наличие экстрагенитальных заболеваний и пр. Перед родовозбуждением необходимо знать размеры таза, величину и состояние плода. Родовозбуждение возможно при умеренном сужении таза. С целью родовозбуждения используют амниотомию, окситоцин, простагландины F2a, E2. Роды необходимо вести под мониторным контролем с тщательной функциональной оценкой таза.
В наши дни неприемлем термин "пробные роды" в прежнем понимании этого выражения (т.е. роды через естественные родовые пути живым или мертвым ребенком ).
Течение родов у перво- и повторнородящих женщин при узком тазе отличается, что следует учитывать при их ведении. Так, у первородящих роды протекают более длительно, часто наблюдается слабость, большее число оперативных вмешательств. У повторнородящих женщин роды протекают более быстро, но имеется возможность разрыва матки и большая опасность при применении окситоцина. Как у перво- так и повторнородящих женщин следует тщательно проводить функциональную оценку таза в родах.После наступления полного открытия шейки матки, диагностика клинически узкого таза и родоразрешение должны быть проведены в течении 1 часа у повторнородящих и в течении 2 часов у первородящих женщин.
При ведении родов следует своевременно выявлять признаки клинически узкого таза. Клинические наблюдения показывают, что данную патологию нередко просматривают или выявляют поздно. Часто клиническое несоответствие принимают за аномалии родовой деятельности (слабость, дискоординацию). Определенную роль в недооценке значения узкого таза играет тот факт, что многие акушеры в настоящее время продолжают объединять в одну группу анатомически и клинически узкий таз, несмотря на четкое разграничение этих двух понятий
12 Понятие клинически узкого таза.
.К клинически узкому тазу следует относить все случая несоответствия между головкой плода и тазом роженицы, независимо от размеров последнего. В отечественной литературе отсутствуют сведения о клиническом несоответствии при тазовом предлежании плода, хотя они имеют место.
В группу "роды при клинически узком тазе" следует включать не только роды, закончившиеся оперативным путем, но и самостоятельные роды, если течение родового акта, особенности механизма вставления головки и другие признаки свидетельствуют о наличии диспропорции.
Клинически узкий таз встречается в 1,3-1,7% случаев по отношению ко всем родам, частота его остается такой же, как и в предыдущие годы, что можно объяснить увеличением размеров плода.
При анатомическом сужении таза в 25-30 % развивается клинически узкий таз, при нормальных размерах таза частота возникновения клинически узкого таза составляет 0,3 %.
13. Причины возникновения клинически узкого таза.
Причинами развития клинически узкого таза являются:
Анатомическое сужение таза.
Крупный плод, реже гидроцефалия.
Неправильное вставление головки плода ( высокое прямое стояние стреловидного шва, разгибательные предлежания, асинклитическое вставление головки ).
К предрасполагающим факторам возникновения клинически узкого таза являются:
переношенная беременность;
задний вид затылочного предлежания.
14. Классификация клинически узкого таза.
Р.И. Калганова (1965 г.) предложила классификацию клинически узкого таза в зависимости от степени несоответствия между тазом роженицы и головкой плода и выделила три степени несоответствия:
I степень несоответствия (относительное несоответствие):
1) Особенности вставления головки и механизма родов, свойственные имеющейся форме сужения таза.
2) Хорошая конфигурация головки плода.
II степень несоответствия (значительное несоответствие ):
1) Особенности вставления головки и механизма родов, свойственные имеющейся форме сужения таза.
2) Резко выраженная конфигурация головки плода.
3) Длительное стояние головки в одной плоскости таза.
4) Наличие признака Вастена вровень.
5) Симптомы прижатия мочевого пузыря (затрудненное мочеиспускание, примесь крови в моче).
III степень несоответствия ( абсолютное несоответствие ):
1) Особенности вставления головки, присущие имеющейся форме сужения таза, однако часто возникает механизм вставления головки, несвойственный для данной формы анатомически узкого таза.
2) Выраженная конфигурация головки или отсутствие конфигурационной способности головки, особенно переношенного плода.
3) Положительный признак Вастена.
4) Выраженные симптомы прижатия мочевого пузыря.
5) Преждевременное появление непроизвольных безрезультатных потуг.
6) Отсутствие поступательных движений головки при полном открытии шейки матки и энергичной родовой деятельности, появление признаков гипоксии плода.
7) Симптомы угрожающего разрыва матки.
Заслуживает внимание предложение W. Hannah (1980 г.) различать две степени клинического несоответствия: относительное ( 1 степень по Калгановой ) и абсолютное (2 и 3 степень по Калгановой), что вполне приемлемо в практическом акушерстве.
15. Диагностика клинически узкого таза.
Признаками клинически узкого таза являются особенности механизма вставления головки, степень выраженности его конфигурации, отсутствие поступательных движений головки, особенно при полном открытии шейки матки и энергичной родовой деятельности, наличие признака Вастена (Цангемейстера), симптомы прижатия мочевого пузыря, симптомы угрожающего разрыва матки.
Цангемейстер предложил определить наличие и степень возвышения головки над симфизом путем измерения. Измерение производят тазомером в положении роженицы на боку. Вначале измеряют наружную коньюгату; затем переднюю пуговку газомера перемещают с симфиза на выдающийся пункт передней поверхности головки (задняя пуговка остается на месте). При соответствии размеров головки и таза наружная конъюгата на 3—4 см длиннее, чем размер от головки до надкрестцовой ямки. Если последний размер больше наружной конъюгаты, значит размер головки не соответствует размеру таза. Одинаковая величина обоих размеров свидетельствует о наличии нерезкого несоответствия; прогноз родов сомнительный.
Признак Вастена (рис. 2) определяется при наличии регулярной родовой деятельности, после излития вод и фиксации головки во входе в таз. Ладонь исследующего располагается на поверхности симфиза и скользит кверху на область предлежащей головки. Если передняя поверхность головки находится выше плоскости симфиза, значит имеется несоответствие между тазом и головкой (признак Вастена положительный) и роды самостоятельно закончиться не могут. При явном несоответствии размеров таза и головки показано оперативное родоразрешение путем кесарева сечения (при мертвом плоде — краниотомия или другие плодоразрушающие операции).

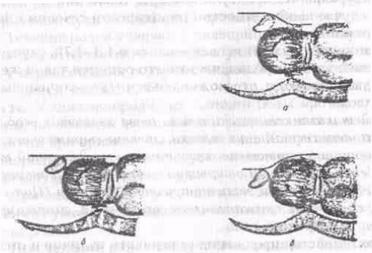
При незначительном несоответствии передняя поверхность головки находится на одном уровне с симфизом (признак Вастена вровень). В таких случаях исход родов может быть двояким: если родовая деятельность энергичная и головка хорошо конфигурирует, роды заканчиваются самостоятельно. При слабой родовой деятельности, крупной и плотной головке, аномалиях положения и вставления роды самостоятельно закончиться не могут. При полном соответствии между тазом и головкой передняя поверхность головки находится ниже плоскости симфиза (признак Вастена отрицательный); роды обычно заканчиваются самостоятельно.
Следует подчеркнуть, что наличие или отсутствие признака Вастена зависит от особенностей вставления головки. Так, при заднем асинклитизме признак Вастена обычно положительный, тогда как при переднем — отрицательный.
Достоверным и наиболее ранним признаком клинически узкого таза являются особенности вставления головки, что следует рассматривать как один из приспособительных механизмов для преодоления головкой препятствия со стороны таза матери.
Три клинических признака очень важны для диагностики диспропорции таза. К ним относятся:
- недостаточный прогресс в раскрытии шейки матки;
- замедленное продвижение головки;
- конфигурация головки.
При клиническом несоответствии шейка матки при полном открытии не смещается за головку плода, а часто отекает и пассивно свисает во влагалище, что создает ложное впечатление о неполном открытии шейки матки.
При несоответствии таза роженицы и головки плода опасными признаками являются длительное стояние головки в одной плоскости, отечность шейки матки и наружных половых органов, задержка мочеиспускания и появление крови в моче, растяжение нижнего сегмента матки, наличие непроизвольных безрезультатных потуг, повышение температуры тела и учащение пульса, появление признаков острой гипоксии плода. При наличии перечисленных признаков следует немедленно закончить роды. В случае отсутствия условий для родоразрешения через естественные родовые пути производят кесарево сечение (целесообразно экстраперитонеальным доступом с последующей антибиотикотерапией). При мертвом плоде и наличии признаков инфекции производят плодоразрушающую операцию.
16. Дифференциальный диагноз.
Дифференциальный диагноз клинически узкого таза проводится с вторичной слабостью родовой деятельности ( слабость потуг ). Общим признаком является отсутствие поступательного движения головки при полном открытии шейки матки. Известно, что в 1/3 случаев вторичной слабости родовой деятельности имеется клинически узкий таз.
Необходимо помнить, что в случае вторичной слабости родовой деятельности следует исключить клиническое несоответствие.
Прежде всего необходимо исключить причины возникновения клинически узкого таза, т.е. крупный плод, анатомически узкий таз и неправильное вставление головки плода.
При клинически узком тазе конфигурация головки плода появляется первой, она более выражена, затем появляется родовая опухоль. При вторичной слабости родовой деятельности конфигурация головки незначительная, вместе с ней появляется умеренная родовая опухоль.
17. Тактика ведения родов при клинически узком тазе.
Особое внимание следует обращать на характер родовой деятельности, так как при диспропорции, даже при небольших степенях несоответствия, кроме особенностей вставления головки, ее конфигурабельности, необходима эффективная сократительная деятельность матки. В то же время при клинически узком тазе часто наблюдаются аномалии родовой деятельности в виде первичной и вторичной слабости, дискоординированные сокращения матки и преждевременное появление потуг при высоко стоящей головке, появление признаков гипоксии плода.
Существовавшее ранее мнение о необходимости проведения функциональной оценки таза во втором периоде родов (при полном открытии шейки матки) в течение 2 ч — у первородящих и 1 ч — у повторнородящих в настоящее время считается неправильным. Время выжидания зависит от состояния как матери, так и плода.
Функциональную оценку таза можно проводить в следующих случаях:
1.анатомически узкий таз 1 степени сужения, небольшая предполагаемая масса плода, нормальное течение родов.
2. нормальные размеры таза, крупный плод в удовлетворительном состоянии.
3. нормальные размеры таза, средний вес плода, удовлетворительная родовая деятельность, хорошее состояние плода и переднеголовное предлежание или задний вид лицевого предлежания, переднетеменное вставление.
Основные условия для проведения функциональной оценки таза:
1. отсутствие плодного пузыря.
2. полное или почти полное открытие шейки матки.
3. удовлетворительное состояние плода.
4. головка фиксирована в малый таз.
5. удовлетворительная родовая деятельность.
Функциональная оценка таза не производится при неправильных неблагоприятных вставлениях: лобном, заднем виде высокого прямого стояния стреловидного шва, заднем асинклитизме, переднем виде лицевого предлежания и в случае признаков несоответствия при 8-9 см. открытия шейки матки. В этих случаях показано родоразрешение путем операции кесарево сечение.
При клиническом несоответствии II и особенно III степени по Р.И.Калгановой показано родоразрешение операцией кесарева сечения в интересах матери и плода в периоде раскрытия без проведения функциональной пробы. Чрезвычайно длительное выжидание при узком тазе обычно является акушерской ошибкой. В большинстве случаев несоответствия между тазом и головкой плода вопрос о степени диспропорции и выборе метода родоразрешения может быть решен в периоде раскрытия. Если имеется сужение полости таза (плоский крестец) или выхода, то несоответствие проявляется во втором периоде родов и при этом часто прибегают к оперативному родоразрешению через естественные родовые пути (акушерские щипцы, вакуум-экстракция), хотя это очень травматично, прежде всего для плода. Прав был Бумм, который писал, что ведение родов при узком тазе — "искусство, которое не поддается схематизации".
Такие операции, как акушерские щипцы, вакуум-экстракция плода не имеют широкого применения при узком тазе в силу их травматичности и часто ввиду отсутствия условий. Плодоразрушающие операции производят при внутриутробной гибели плода. Раньше при узком тазе предлагали производить профилактический поворот плода на ножку и искусственное вызывание преждевременных родов, высокие акушерские щипцы, но в настоящее время от данных операций отказались из-за их высокой травматичности.
С целью родоразрешения при узком тазе, когда головка вклинилась в полость малого таза, в слаборазвитых странах до настоящего времени используется тазорасширяющая операция — симфизиотомия, пубототомия (Myerscough P.R., 1982).
Следует с полной уверенностью сказать, что при хорошо разработанной технике кесарева сечения оно имеет множество преимуществ по сравнению с симфизеотомией. В первую очередь, это касается небольшого количества осложнений после кесарева сечения. Однако, не имея собственного опыта проведения симфизеотомии, нельзя обоснованно возражать тем авторам, которые располагают им (Stewart K.S., 1977).
Проведение операции кесарева сечения в плановом порядке и своевременно при клинически узком тазе в родах является одним из путей снижения травматизма матери и плода при анатомически узком тазе.
Рациональное ведение родов и расширение показаний к кесареву сечению при узком тазе позволяют предотвратить грозные осложнения для матери, значительно снизить перинатальную смертность, асфиксию и травмы плода.
Ранее проводимая строго консервативно-выжидательная тактика теперь заменена менее консервативной, во избежание повреждений организма матери, для получения живого и здорового ребенка.
18. Осложнения при возникновении клинически узкого таза.
При развитии клинически узкого таза длительное стояние головки в одной плоскости и большая продолжительность родов создают определенную угрозу здоровью женщины и способствуют высокой перинатальной смертности.
Наиболее частыми осложнениями в родах для матери являются затяжные роды, хориоамнионит в родах, угроза разрыва матки, лонного сочленения, мочеполовых свищей, а также глубокие разрывы влагалища и промежности.
В послеродовом периоде, чаще чем при нормальном тазе, у родильниц развивается эндометрит, расхождение швов на промежности и передней брюшной стенке, симфизит и др.
Плод в родах чаще всего страдает от внутриутробной гипоксии, которая наблюдается в 3 раза чаще, чем при родах у женщин с нормальным тазом. Основными причинами смерти детей являются внутриутробная гипоксия и внутричерепная травма.
Новорожденные при узком тазе относятся к группе "высокого риска", у них часто наблюдается асфиксия при рождении, нарушение мозгового кровообращения, кефалогематомы, реже кровоизлияния в мозг, травмы костей черепа, переломы ключиц, повреждение нервов и других тканей. Поэтому должна быть обеспечена квалифицированная реанимационная помощь, а в дальнейшем интенсивное наблюдение и соответствующее обследование и лечение.
19. Анализ историй родов с анатомически и клинически узким тазом.
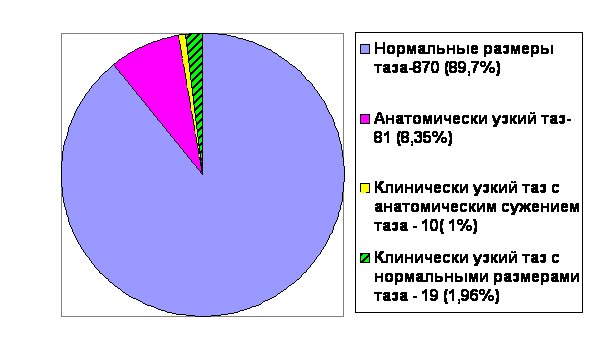
Ретроспективному анализу было подвергнуто 100 историй родов с анатомически и клинически узким тазом за период с 1.01.2001г. по 13.09.2001г. в родильном доме ГКБ №8. Всего родов за этот период –970, из них:
с анатомически узким тазом- 81 (8,35 %),
с клинически узким тазом- 29 (3 %), из них:
с анатомическим сужением таза- 10 (1%),
с нормальными размерами таза- 19 (1,96%).
Удельный вес анатомически и клинически узкого таза среди общего числа родов:
Данные анализа 100 историй родов с клинически и анатомически узким тазом:
Возраст родильниц колебался от 15 до 38 лет, причем по возрасту распределились следующим образом:
до 18 лет- 13 (13 %)
от 19 до 29 лет- 77 ( 77 %)
от 30 лет и старше- 10 ( 10 %)
Паритет:
первобеременных – 46 ( 46 %)
повторнобеременных первородящих- 41 ( 41 %)
повторнобеременных повторнородящих-13 ( 13 %)
На диспансерном учете в женской консультации состояли 94 ( 94 %) женщины, из них ранняя диспансеризация по беременности ( до 12 недель ) была у 58 ( 61,7 %), после 13 недель- у 28 (29,8 %), после 20 недель- встали на учет 5 (5,3 %) женщин, после 30 недельбеременности- 2 женщины
.Не встали на диспансерный учет- 6 (6 %) женщин.
При анализе анамнеза установлено, что ОАГА из 100 женщин имели 46, из них:
медицинские аборты- 30 (6,5 %),
самопроизвольные выкидыши- 5 (10,9 %)
регрессирующая беременность- 1 (2,2 %)
прерывание беременности на позднем сроке- 2 (4,4 %)
внематочная беременность- 2 (4,4 %),
кесарево сечение в анамнезе- 3 (6,6 %)
воспалительные заболевания матки и придатков в анамнезе имели 27( 58,9 %) женщин.
Из 100 родильниц экстрагенитальную патологию имели 83 (83%) женщины, из них заболевания дыхательной системы имели 42 ( 50,6 %) женщины
( хронический ларингит- 5 (12%) человек, хронический бронхит- 12 (28,6 %) человек, бронхиальная астма у 8 (19%) человек, плеврит у 1 (2,4%) женщины).
Заболевания желудочно-кишечного тракта имели 24 (29%) женщины
( хронический гастрит у 11(45,8%) человек, хронический колит у 4 (16,7%) человек, дискинезия желчевыводящих путей у 6 (25 %) женщин)
Заболевания эндокринной системы имели 12 (14,5%) женщин- у всех ДУЩЖ различных степеней, эутиреоз.
Заболевания сердечно-сосудистой системы имели 16 (19,3%) женщин (ВСД у 12 (75 %) человек, пролапс митрального клапана у 2 (12,5 %) человек,
миокардит у 1(6,25 %) человека, ревматизм у 1 (6,25%) человека )
Заболевания мочевыделительной системы наблюдались у 10 (12%) женщин
( хронический пиелонефрит у 5 (50%), нефроптоз у 4 (40%) человек, мочекаменная болезнь у 1 (10%) человека).
У 7 (8,4%) женщин имелась миопия различных степеней.
Заболевания опорно-двигательной системы встретились в 3 (3,6%) случаях: 2-сколиоз 2 ст., 1-посттравматическая деформация таза (кососуженный таз).
Инфекционные заболевания в анамнезе имели 6 (7,2%) женщин, 2 из них перенесли гепатит «В» и «С», 1- менингит, 1- гепатит «А»., 2- сифилис.
ИППП в анамнезе имели 14 (16,9%) женщин: хламидиоз- 5 (35,7%) человек, уреаплазмоз –7 (50%) человек, микоплазмоз –2 (14,3%) человека.
Осложненное течение беременности из 100 женщин наблюдалось у 93 (93%).
Течение беременности осложнилось гестозом в 7 (7 %) случаев, из них:
водянка беременных легкой степени имелась у 5 (71,4 %) беременных,
нефропатия легкой степени наблюдалась у 2 (28,6%) женщин.
Угроза прерывания беременности на различных сроках имелась у 44 (44%) женщин,
Анемия беременных имелась в 16 (16%) случаев.
Гестационный пиелонефрит наблюдался у 2 (2%) женщин.
Хроническая плацентарная недостаточность имелась в 16 (16%) случаев.
Хроническая гипоксия плода в 10 (10%) случаев.
СЗРП встретился у 4 (4%) женщин.
Многоводие наблюдалось у 3 (3%) женщин.
Течение беременности осложнилось ОРВИ у 14 (14%) женщин.
УЗИ- признаки ВУИ имелись у 2 (2%) женщин, признаки плацентита в одном (1%) случае.
Генитальные инфекции имелись у 15 (15%) женщин, из них:
Кандидозный кольпит у 5 (5%) женщин.
Трихомонадный кольпит у 2 женщин.
Хламидийная инфекция в 4 (4%) случаев.
Уреаплазменная инфекция у 2 (2%) женщин.
Бактериальный вагиноз у 2 женщин.
Анализ течения родов с анатомически узким тазом.
Из 81 женщины с анатомически узким тазом у 58 (71,6 %) произошли самостоятельные роды, 23 (28,4 %) женщины родоразрешены операцией кесарево сечение в плановом и экстренном порядке –11 (13,6 %), у 10 (12,4 %) в конце 1-го периода родов выявлен клинически узкий таз 3 степени несоответствия
У 81 женщины с анатомически узким тазом имелись следующие виды сужения таза:
На 1-м месте- поперечносуженный таз- 47 (58%).
На 2-м месте- общеравномерносуженный таз всего-30 (37%).
1ст. сужения-26 (32%),
2ст. сужения-4 (4,94%).
На 3-м месте- простой плоский таз- 2 (2,47%),
кососуженный таз -1 (1,23%),
экзостоз в малом тазу-1 (1,23%).
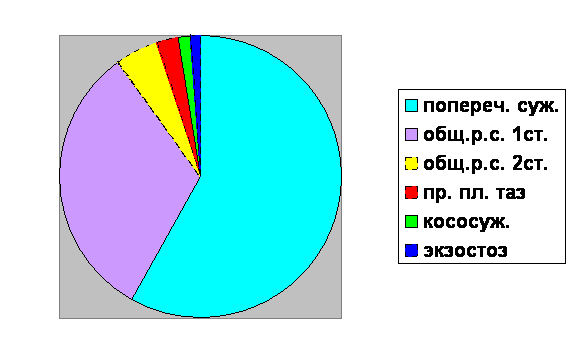
В структуре по способу родоразрешения:
Поперечносуженный таз –47 (58%)
Самостоятельные роды-36 (76,6%)
Кесарево сечение-11 (23,4%)
Из них с клинически узким тазом-8(17%)
Общеравномерносуженный таз 1ст26(32%)
Самостоятельные роды-20(77%)
Кесарево сечение-6 (23,1%), из них с клинически узким тазом-2(7,7%)
Общеравномерносуженный таз 2ст4(4,94%)
Кесарево сечение-4 (100%)
Из них с клинически узким тазом- 0
Простой плоский таз-2 (2,47%)
Самостоятельные роды-2 (100%)
Кососуженный таз- 1 (1,23%) – кес. сеч.
Экзостоз в м.т.-1 (1,23%) - кес.сеч.
Из 81 женщины для дородовой подготовки на сроке беременности 37-38 недель в ОПБ было госпитализировано 67 (82,7%) человек
Из 58 женщин, у которых роды произошли самостоятельно, впервые диагноз анатомически узкого таза поставлен в женской консультации в 3 (5,2%) случаях, в ОПБ-в 46 (79,3%)случаев, остальные 12 (20,7%)– в род.зале.
Средние размеры поперечносуженного таза:23± 2 – 26,5± 2,5 – 30± 3 – 18 ±1 (см). Поперечный диаметр выхода таза при поперечносуженном тазе из 47 (58%) случаев был измерен в 5 (10,6%) случаях.
Средние размеры общеравномерносуженного таза 1-й степени: 23± 2 – 25,5± 1,5 –29± 2 – 20± 2,5. диагональная и истинная конъюгаты из 26 случаев были измерены в 19., они составили: диагональная конъюгата – 11,5± 0,5 (см), истинная –10± 0,5 (см).
Средние размеры общеравномерносуженного таза 2-й степени: 22,5± 1,5 – 25± 1 – 27,5± 1,5 – 17± 1. во всех четырех случаях измерены диагональная и истинная конъюгаты. они составили: диагональная конъюгата – 10 ±1 (см), истинная – 8,5± 0,5 (см).
Средние размеры простого плоского таза- 25(26) – 28 –31 –19 (см), в одном случае измерена истинная конъюгата –10,5 (см).
Общая продолжительность родов составила в среднем 8ч. 12мин. ± 1ч. 45мин.
Длительность 1 периода родов в среднем составила 7ч.45мин. ± 0ч. 45 мин.
Скорость раскрытия шейки матки в латентную и активную фазы составила:
латентная фаза-1,17 см\ч 0±,1 см\ч,
активная фаза- 2,22 см\ч. ±0,3 см\ч.
Длительность 2 периода родов-29,5 мин. ± 5мин.
Длительность 3 периода родов-11,4 мин ±1,2 мин.
Длительность безводного периода в среднем составила -6 ч. 54 мин. ±1ч. 20 мин.
Из 58 родильниц, у которых произошли самостоятельные роды, течение их осложнилось:
Преждевременное излитие околоплодных вод - у 18 (31 %) женщин, 16-ти из них коррекция проводилась введением ГВЭК.
1-й повторнородящей женщине с поперечносуженным тазом и предполагаемой массой плода 3.600 с целью родовозбуждения проводилась в течение 3ч. 20мин. внутривенно капельно инфузия энзапроста исход – своевременные быстрые роды общей продолжительностью 3ч. 25мин. Ребенок – масса 3.200, оценка по шкале Апгар 7-8 баллов.
У одной женщины произошло излитие околоплодных вод дома, при поступлении в род.дом – родовая деятельность началась.
Раннее излитие околоплодных вод - у 3 (5,2 %) женщин.
Шеечная дистоция в 4 (6,8%) случаях. Коррекция проводилась внутримышечными инъекциями галидора.
Плоский плодный пузырь (во всех случаях произведена амниотомия) - у 17 (29,3 %)
Слабость потуг у 1 (1,7%) женщины, проводилась инфузия окситоцина в течение 15 минут. Новорожденный с оценкой по шкале Апгар 7- 8 баллов.
Быстрые роды - в 4 (6,8 %) случаях. В двух случаях роды у женщин с общеравномерносуженным тазом 1 степени, новорожденные с оценкой 7- 8 баллов по шкале Апгар.
В одном случае - повторнородящая женщина с преждевременным излитием околоплодных вод (см. выше).
В одном случае имелась родовая травма у новорожденного – перелом правой ключицы, а также острая гипоксия плода на фоне хронической. Оценка по шкале Апгар 5-6 баллов, ребенок переведен в травматологическое отделение.
Стремительные роды - у 2 (3,4%) женщин с поперечносуженным тазом, без осложнений, новорожденные с оценкой по шкале Апгар 7-8 баллов.
Третий период родов осложнился у одной женщины плотным прикреплением плаценты, произведено ручное отделение и выделение последа.
Родовой травматизм выявлен у 18 (31%) женщин, из них:
разрыв слизистой влагалища-4 (22%),
разрыв шейки матки 1ст.-14 (24,1%),
разрыв задней спайки-2 (11%),
разрыв промежности по старому рубцу-1 (5,5%),
разрыв слизистой малых половых губ-7 (39%).
Срединно-латеральная перинеотомия произведена в 28 (48,2%) случаях.
Течение послеродового периода протекало без осложнений у 57 (98,3%) женщин, все выписаны домой на 6 – 8-е сутки.
Средний койко-день составил 7 ± 1 день.
Оперативное родоразрешение путем операции кесарева сечения произведено в 11 случаях (13,6%), из них:
8 (72,7%) случаев – плановое кесарево сечение,
3 (27,3%) случая – экстренное кесарево сечение.
Показаниями к операции в плановом порядке послужили:
экзостоз в малом тазу.
кососуженный таз.
общеравномерносуженный таз 2 степени сужения, хроническая гипоксия плода.
«незрелая» шейка матки, общеравномерносуженный таз 1 степени сужения.
неполноценный рубец на матке, общеравномерносуженный таз 2 степени сужения
неполноценный рубец на матке, общеравномерносуженный таз 1 степени сужения
преждевременное излитие околоплодных вод при неподготовленных родовых путях, общеравномерносуженный таз 2 степени сужения
общеравномерносуженный таз 2 степени сужения, ягодичное предлежание плода, хроническая плацентарная недостаточность.
Показаниями к операции в экстренном порядке послужили:
преждевременное излитие околоплодных вод, отсутствие эффекта от родовозбуждения (ГВЭК), общеравномерносуженный таз 1 ст., хроническая гипоксия плода. Ребенок 7-7 баллов по шкале Апгар, церебральная ишемия 2 степени.
вторичная слабость родовой деятельности, поперечносуженный таз, задний вид затылочного предлежания. Ребенок родился с 2-х кратным обвитием пуповины с оценкой 7-7 баллов по шкале Апгар.
частичная краевая отслойка нормально расположенной плаценты, острая гипоксия плода на фоне хронической, общеравномерносуженный таз
1 степени сужения. Ребенок родился с оценкой 7-7 баллов по шкале Апгар.
Течение послеоперационного периода:
без осложнений у 10 (90,9%) женщин, все выписаны домой на 11- 13 сутки,
у одной женщины – гематома послеоперационного шва, выписана на 17 сутки
Средний койко-день составил 12 ± 1 день.
Анализ течения родов с клинически узким тазом.
Из 29 (3%) родов клинически узкий таз возник в 19 (65,5%) – с нормальными размерами таза, в 10 (34,5%) случаях при анатомическом сужении таза (8(27,6%) женщин с поперечносуженным тазом и 2(6,9%)женщины с общеравномерносуженным тазом 1 степени сужения)
Сравнение частоты возникновения клинически узкого таза при анатомически узком
и нормальном.тазе.
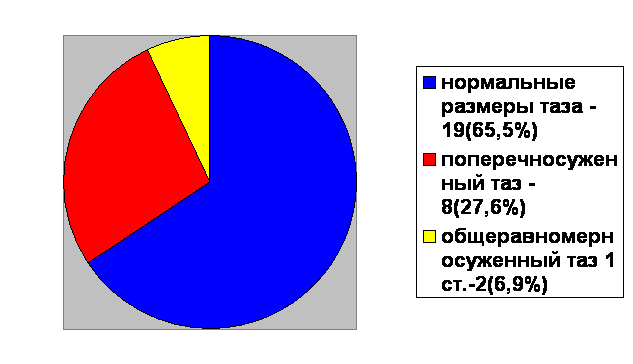
Из 29 женщин с клинически узким тазом для дородовой подготовки на сроке беременности 37-38 недель в ОПБ было госпитализировано 4 (13,8%) женщины с анатомическим сужением таза и 5 (17,2%) женщин с нормальными размерами таза.
Из 10 женщин с анатомическим сужением таза в женской консультации диагноз узкого таза был поставлен в 1 (0,1%) случае.
Особенности течения 1 периода родов:
Преждевременное излитие околоплодных вод – у5 (17,2%) женщин, во всех случаях проводилась коррекция ГВЭК.
Шеечная дистоция – в одном случае, коррекция с применением галидора.
Плоский плодный пузырь в 2 случаях, произведена амниотомия.
Раннее излитие околоплодных вод было у одной женщины.
Первичная слабость родовой деятельности диагностирована в 5 случаях, в двух случаях проводилось родоусиление энзапростом длительностью 3ч. 15мин и 4ч.
Вторичная слабость родовой деятельности диагностирована у 3 (10,3%) женщин, во всех случаях проводилось родоусиление окситоцином в течение 20 – 40 минут.
Длительность 1 периода родов в среднем – 9ч ±2ч.
Выявление клинически узкого таза было произведено при открытии маточного зева:
4 см – 1 женщина (отсутствие динамики раскрытия шейки матки, высокое прямое стояние стреловидного шва).
7 – 8 см. – в 6 (20,7 %) случаях.
8 – 9 см. – в 4 (13,8%) случаях.
Полное открытие маточного зева – у 18 (62%).
Показаниями к операции кесарево сечение в экстренном порядке в 29 (29%) послужили:
неправильное вставление головки - у 27 (93,1%) рожениц, из них:
в 19 (65,5%) случаях - передний асинклитизм, в 8 (27,6%) случаях -высокое прямое стояние стреловидного шва.
крупный плод – у 2 (6,9%) женщин.
Течение послеродового периода у всех женщин протекало без осложнений, все выписаны на 10–12 сутки домой.
Средний койко-день составил 11 ± 1 день.
Сравнительная оценка состояния новорожденных у родильниц с самостоятельными родами, плановым кесаревым сечением и при возникновении клинически узкого таза.
Вес 100 новорожденных:
|
Самостоятельные роды-58 чел.
До 2.500- 1 (1,7%) 2.500 – 3.900- 52 (89,7%) 4.000 и больше- 5 (8,6%) |
Плановое кесарево сечение – 8 чел. До 2.500- 1 (12,5%) 2.500 – 3.900- 7 (87,5%) 4.000 и больше- 0 |
Клинически узкий таз- 29 чел. До 2.500- 0 2.500 – 3.900- 21 (72,4%) 4.000 и больше- 8 (27,6%), из них с анатомически узким тазом –2 женщины. |
Реферат опубликован: 16/06/2005 (30977 прочтено)