Страница: 1/3
Бронхообструктивный синдром — состояние характеризующееся приступами экспираторной одышки (пароксизмы экспираторного диспноэ) вследствие бронхоспазма, нарушения бронхиальной проходимости и гиперсекреции бронхиальных желез. Являясь основным выражением бронхиальной астмы (БА) бронхообструктивный синдром может возникать при патологических состояниях бронхо-легочного аппарата, а также некоторых внелегочных заболеваниях. Этиологически правильная и своевременная диагностика в ряде случаев позволяет излечить больного от этого тяжелого страдания. В 2/3 случаев бронхообструктивного синдрома является БА.
А.Д.Адо и П.К.Булатов (1969) предлагали считать основным патогенетическим механизмом БА нарушения в иммунокомпетентной системе, что предпологает обязательное участие аллергических механизмов в патогенезе заболевания. В этой связи выделяют две формы БА:
инфекционнозависиму
атопическую (неинфекционную)
Эта классификация используется и в настоящее время.
В некоторых случаях типичные для БА клинические проявления формируются без участия иммунологической стадии в развитии болезни (так называемые ложные аллергические реакции), а в клинической картине преобладают явления гиперреактивности дыхательных путей, а также хроническом продуктивного воспаления.
Роль гипсрреактивности бронхов в формировании обструктивного синдрома получает все большее подтверждение, хотя и не все механизмы гипсрреактивности еще известны. Вероятно, у части больных изменения реактивности бронхов формируются первично на основе врожденных или приобретенных биологических дефектов.
Можно предположить наличие общих, характерных для многих эффекторных клеток, дефектов и ряд особенных дефектов, связанных с нарушением отдельных функций клеток и органов. К общим дефектам, вероятно, относятся дефекты мембран и неполноценность рецепторного аппарата клеток-мишеней и эффекторных клеток органов дыхания, что ведет к дисбалансу регулирующих систем клеток, изменению реактивности эффекторных клеток и клеток-мишеней бронхов и легких. Эти дефекты лежат в основе бронхоспазма, гиперсекреции слизи, дискринии и отека слизистой оболочки бронха.
К особенным дефектам, связанным с нарушением отдельных функций клеток и органов, относятся изменения иммунокомпетентной системы, клеток, обеспечивающих мукоцилиарный клиренс, местную защиту бронхов и легких и т.д.
Формирование, прогрессирование и клиническое проявление в виде бронхиальной астмы биологических дефектов происходят под влиянием факторов внешней среды, которые объединяются в пять групп: инфекционные агенты, неинфекционные аллергены, механические и химические раздражители, физические и метеорологические факторы, нервно-психические стрессовые воздействия.
Таким образом, хотя две основные формы БА наиболее распространены, ими далеко не исчерпывается клиническое разнообразие проявлений этого заболевания. Многие исследователи выделяют еще два самостоятельных ее варианта:
астму, вызываемую физической нагрузкой;
астму, провоцируемую нестероидными противовоспалительными средствами.
У определенной группы больных физическая нагрузка является единственной или основной причиной астматических приступов. Особенность этого варианта БА в том, что астматические приступы возникают не во время физической нагрузки, а сразу после окончания нагрузки или в течение ближайших 10 мин. Существует точка зрения, что ведущим в формировании бронхоспазма является раздражение эффекторных окончаний блуждающего нерва, связанное, возможно, с охлаждением и высыханием слизистой оболочки бронхов во время гипервентиляции.
Сочетание БА, рецидивирующего полипоза носа и придаточных пазух и непереносимости нсстероидных противовоспалительных препаратов получило название астматической триады, или "аспириновой" астмы. Природа лекарственной непереносимости при астматической триаде остается не вполне ясной. В настоящее время все большее признание получает теория, согласно которой бронхоконстрикция обусловлена торможением или извращением синтеза простагландинов и лейкотриенов (LT) нестероидными противовоспалительными препаратами.
Изучение патогенеза БА на клеточном и субклеточном уровнях привело к открытию a- и B-адренсргических рецепторов в мембране гладкомышечных клеток бронхов, а также М-холинергических рецепторов, функционально связанных с системой гуанилатциклазы – циклический гуанозин-3,5-монофосфат (цГМФ). Воздействие на a- адренсргические рецепторы вызывает слабое сокращение мышц бронхов, на B-адренсргические рецепторы - расслабление мышц бронхов, на М-холинергические рецепторы - сокращение мышц бронхов и повышение сереции бронхов. Действие ацетилхолина на бронхи является суммарным эффектом, который начинается с раздражения нервных холинорецепторов слизистой оболочки бронхов со стимуляцией рефлекторного ответа гладкой мускулатуры. Процесс продолжается как непосредственное раздражение этим медиатором М-холинорецепторов гладкой мускулатуры бронхов.
Предполагают, что в основе патогенеза БА лежит угнетение (блокада) B-адренергических рецепторов, находящихся во взаимодействии с аденилатциклазой, что приводит к бронхоспазму как основному проявлению данного заболевания. Изменения функционального состояния B-адренорецепторов выражаются в нарушениях чувствительности этих рецепторов к катехоламинам, уменьшении количества рецепторов на клетках-эффекторах, "превращении" B-адренорецепторов в a-адренорецепторы, изменении активности процессов взаимодействия B-адренорецепторов с аденилатциклазой клеточных мембран, уменьшении концентрации аденилатциклазы в клетках-эффекторах. Предполагают наличие конституционального наследственного дефекта структуры и функции B-адренорецепторов.
Однако у большинства больных не удается доказать наследственную недостаточность функций B-адренорецепторов. Более того, различные аллергены резко увеличивают возбудимость и чувствительность М-холинорецепторов слизистой бронхов к различным раздражителям. Хорошо известно, что применение B-стимуляторов далеко не всегда и не всех больных дает положительный терапевтическия эффект. В некоторых случаях БА можно говорить о преобладающем влиянии нарушений М-холинергических механизмов в патогенезе этого заболевания.
В последнее время исследователи вновь обратились к изучению рефлекторных механизмов обструкции бронхов при БА и рефлексам, вызывающим данный процесс. Роль блуждающего нерва и холинергических процессов в реализации рефлекторных механизмов обструкции бронхов, возникающей от физической нагрузки, смеха, кашля, вдыхания холодного воздуха или раздражающих газов, химических соединений и пыли, получила подтверждение во многих исследованиях, что позволяет некоторым авторам выдвигать концепцию о неиммунологических механизмах развития БА.
Но основным патогенетическим механизмом БА в настоящее время все-таки считают нарушения в иммунокомпетентной системе, и обязательное участие аллергических механизмов в патогенезе заболевания. Т.е., иными словами, БА – проявление аллергической реакции.
Выделяют три стадии в патогенезе БА:
иммунопатологическая
патохимическая
патофизиологическая
В первой стадии патогенеза антигены вступают во взаимодействие с иммунокомпетентными клетками (Т- и В-лимфоцитами) в слизистой бронхиол или подслизистом слое их стенки. Т-эффекторы — это сенсибилизированные лимфоциты (киллеры), которые участвуют в реализации аллергической реакции замедленного типа и осуществляют цитотоксическое действие на клетки-мишени иммунопатологическото процесса.
В-лимфоциты в процессе созревания превращаются в плазматические клетки, интенсивно продуцирующие антитела пяти классов: IgG, IgM, IgA, IgE, IgD. При сенсибилизации некоторыми ингаляционными аллергенами (домашняя пыль, споры грибов) нарушение бронхиальной проходимости может быть вызвано увеличением количества иммуноглобулинов класса IgE, а также IgG и IgM.
IgE взаимодействует со специфическими рецепторами на поверхности тучных клеток слизистой оболочки бронхов и циркулирующих базофилов. При повторном контакте с антигеном происходит его связывание с двумя рядом расположенными молекулами IgE на поверхности тучных клеток дыхательных путей. Агрегация мембранных IgE-рецепторов и есть тот пусковой механизм активации тучных клеток, обусловливающий экзоцитоз и выработку различных медиаторов гиперчувствительности немедленного типа.
Вторая фаза патогенеза отражает патохимическую стадию аллергического процесса. Для этой стадии характерна активация первичных (тучной клетки, базофилы) и вторичных эффекторных клеток (эозинофилы, тромбоциты). Возбуждение первичных эффекторных клеток при бронхиальной астме, в частности, тучной клетки приводит к освобождению из них целого ряда медиаторов, вызывающих немедленную или отсроченную бронхоконстрикцию, и воспаление. Гистамин вызывает бронхоконстрикцию, снимающуюся B-стимуляторами; повышение сосудистой проницаемости, стимуляцию секреции мукозы, ирритацию бронхов.
Значения активации первичных и вторичных эффекторных клеток при БА.
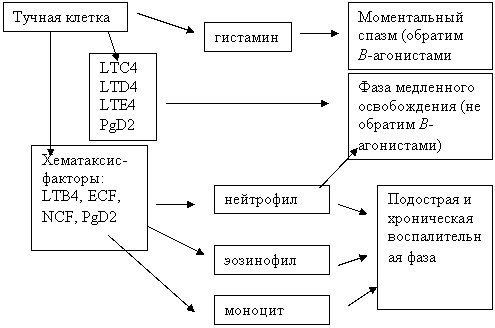
Важное значение придается лейкотриенам (LTB4, LTC4, LTD4, LTE4) и простагландину D2, тромбоцит-активирующему фактору, образующихся из арахидовой кислоты и мембранных фосфолипидов. Бронхоконстрикция, определяющаяся LTC4, LTD4, LTE4, PgD2 не снимается бета-стимуляторами, кроме того они вызывают повышение сосудистой проницаемости и стимулируют образование мукозы. Лейкотриен В4, и PgD2 обладает свойствами стимулировать хемотаксис и вызывают хемокинезис нейтрофилов, а тромбоцит-активирующий фактор, наряду с хемотаксисом нейтрофилов, и макрофагов.
Схема образования лейкотриенов, простагландинов и тромбоцит-активируюшего фактора
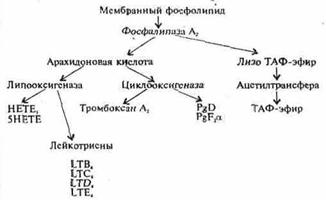
Примечание: НЕТЕ — гидроокситетраенопая кислота;
LT — лейкотриены;
ТАФ — тромбоцитактивирующий фактор.
Третьей группой факторов, определяющих приток к бронхам форменных элементов крови и хроническое воспаление, является хемотаксические факторы нейтрофилов и эозинофилов, освобождающихся при возбуждении из тучной клетки.
Выброс из вторичных эффекторных клеток (нейтрофилов, эозинофилов, активированных тромбоцитов, моноцитов-макрофагов) нейтральных протеаз, лизозимов, LTB4, LTC4, 5НЕТЕ, пероксидаз, различных энзимов и медиаторов, серотонина и тромбоцит-активирующего фактора вызывают повреждения эпителия бронхов и других клеток и тканей, хемотаксис клеток воспаления, повышение сосудистой проницаемости, гиперреактивность бронхов, вазоконстрикцию и ряд других патофизиологических феноменов.
Возбуждение эффекторных клеток, иммунологические механизмы определяют гиперрееактисность бронхов и хроническое воспаление, лежащие в основе бронхиальной астмы.
Процесс секреции требует энергетического обеспечения. Поэтому при блокаде энергообразования прекращается и выброс медиаторов. Центральным звеном регуляторных внутриклеточных механизмов является концентрация циклических нуклеотидов — циклического аденозин-монофосфата (цАМФ) и цГМФ — их соотношение.
Лечебное действие целого ряда лекарственных препаратов в конечном счете определяется через изменение концентраций этих нуклеотидов. B-адренергические рецепторы связаны с ферментом аденилатшиклазой, под влиянием которой из АТФ образуется цАМФ, закрывающий кальциевый канал в мембране и тем самым тормозящий поступление Са++ в клетку, либо даже способствующий его выведению. Циклический АМФ гидролизуется фосфодиэстеразой с образованием неактивного продукта, идущего снова на синтез АТФ.
Влияние увеличения внутриклеточной концентрации циклических нуклеотидов на некоторые физиологические процессы
|
Вид клеток |
Увеличение концентрации |
||
|
цАМФ |
цГМФ |
||
|
Гладкие мышцы бронхов |
Расслабление |
Сокращение |
|
|
Высвобождение гистамина из тучных клеток и базофилов |
Угнетение |
Активация |
|
|
Выделение лизосомальных ферментов из нейтрофилов во время фагоцитоза |
Тоже |
Тоже |
|
|
Агрегация тромбоцитов и высвобождение гистамина и серотонина из тромбоцитов |
То же |
То же |
|
|
Синтез антител В-лимфоцитами |
То же |
То же |
|
|
Цитотоксическое действие Т-лимфоцитов |
Ослабление |
Усиление |
|
Реферат опубликован: 1/06/2005 (6331 прочтено)